Inicio > Redeterminación de Medicaid
Renovaciones de Medicaid y su cobertura

Si cree que corre el riesgo de perder las prestaciones sanitarias debido a las redeterminaciones de Medicaid, tiene opciones. Obtenga más información sobre el proceso y explore los planes de seguro médico a continuación. Podemos ayudarle a entender cómo seguir cubierto.

Reestructuración y redeterminación de Medicaid
Durante la emergencia de salud pública federal por COVID-19, las personas pudieron mantener su cobertura de Medicaid durante más tiempo de lo normal. El requisito de cobertura continua de Medicaid ayudó a millones de personas a seguir teniendo acceso a la atención sanitaria que necesitaban durante la pandemia.
Ese requisito finalizó el 31 de marzo de 2023, y alrededor de 22 millones de personas se habían dado de baja de Medicaid en mayo de 2024.1
Más información: En qué punto se encuentra el desmantelamiento de Medicaid al cumplirse un año.
Si su cobertura continuó en virtud de Medicaid debido a la emergencia de salud pública, es posible que desde entonces haya perdido la cobertura si ya no reúne los requisitos. Pero incluso si aún reúne los requisitos para Medicaid, es posible que tenga que tomar medidas para verificar su elegibilidad.
Cobertura de Medicaid en su estado
La interrupción de la cobertura continua de Medicaid se ha gestionado de forma diferente en cada estado. Haga clic en su estado para obtener información específica.
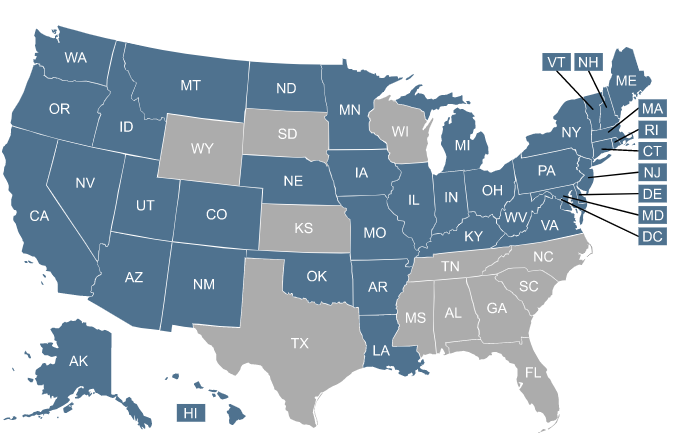
| Expansión estados |
|
| Estados que se niegan |
Pasos a seguir si actualmente tiene Medicaid
- Actualice su información de contacto - Asegúrese de que su dirección e información de contacto están actualizadas en el departamento de Medicaid de su estado.
- No pierda de vista su buzón: lea atentamente todos los avisos, cartas o formularios que reciba por correo sobre su cobertura de Medicaid. Actúe y responda rápidamente a cualquier solicitud de información.
- Recurrir la decisión, si es necesario - Si recibe una notificación en la que se le informa de que su cobertura ha finalizado, es posible que pueda recurrir la decisión. Es posible que tenga que facilitar un número de cuenta o de expediente.
- Obtenga otra cobertura - Si ya no reúne los requisitos para Medicaid, revise otras opciones de cobertura. Esto puede incluir el seguro de salud del Mercado, un plan de empleador o Medicare.
(NOTA: La interrupción de la cobertura continua de Medicaid no afecta al Programa de Asistencia Nutricional Complementaria (SNAP, por sus siglas en inglés), aunque los beneficios adicionales del SNAP relacionados con la pandemia finalizaron en febrero de 2023. Y el fin de la emergencia de salud pública federal el 11 de mayo de 2023 afectará la elegibilidad del SNAP para algunas personas. Esté atento a las cartas y avisos de su estado para mantenerse actualizado sobre lo que necesita saber acerca del SNAP).
Opciones si pierde el derecho a Medicaid
Obtenga un plan ACA Marketplace

Perder Medicaid le hará elegible para un período de inscripción especial en el Mercado de la Ley de Asistencia Asequible (ACA). Se calcula que 2,7 millones de estadounidenses que se den de baja podrán optar a una ayuda económica en forma de subsidios a las primas, que reducen el coste de un plan de salud en el Mercado.

Obtenga cobertura a través de su empleador

De los que se prevé que pierdan la cobertura de Medicaid, se calcula que 5 millones obtendrán otra cobertura, principalmente a través de planes patrocinados por la empresa. Si tiene acceso a un plan de salud de su empresa, tendrá derecho a una ventana de inscripción especial para inscribirse en el plan. Puede ser a través de su empresa o de la empresa de uno de sus padres o cónyuge. Pero no se demore. Los periodos de inscripción de la empresa suelen limitarse a 60 días en los casos en que el solicitante haya perdido la cobertura de Medicaid.

¿No puede permitirse la cobertura de su empresa?

Si su opción de cobertura patrocinada por el empleador le parece inasequible, es posible que reúna los requisitos para recibir ayuda para pagar el seguro médico a través del Mercado. Utilice nuestra Calculadora de asequibilidad de planes de salud para empresas para ver su ahorro potencial.

Medicare

Medicare es un programa federal de seguro médico para personas mayores de 65 años. También cubre a las personas menores de 65 años con discapacidad permanente, incluidas las diagnosticadas de enfermedad renal terminal (ERT) y esclerosis lateral amiotrófica (ELA).

Preguntas frecuentes sobre las redeterminaciones de Medicaid
¿Qué son las redeterminaciones y renovaciones de Medicaid?
La redeterminación de Medicaid, a veces llamada renovación de Medicaid, es el proceso que utilizan los estados para confirmar que las personas siguen cumpliendo los requisitos para recibir Medicaid. La elegibilidad para Medicaid se basa en criterios financieros y de otro tipo, y la redeterminación ayuda a garantizar que las personas cumplen los criterios.
Las redeterminaciones de Medicaid se suspendieron durante tres años durante la emergencia de salud pública para ayudar a garantizar el acceso continuo a los servicios sanitarios.
A partir de principios o mediados de 2023, los estados volverán a los procesos normales para comprobar la elegibilidad de Medicaid y actualizar sus listas de Medicaid. Si está inscrito en Medicaid, tendrá que pasar por el proceso de renovación de su estado al menos una vez al año en adelante. En muchos casos, este proceso puede completarse automáticamente (ex parte). Pero si el Estado no tiene suficiente información en sus archivos para determinar si sigue cumpliendo los requisitos, tendrá que realizar los trámites de renovación para demostrar que sigue cumpliendo los requisitos.
¿Me echarán de Medicaid? ¿Y cuándo?
Las desafiliaciones de Medicaid podrían reanudarse a partir del 1 de abril de 2023, pero la mayoría de los estados esperaron hasta finales de abril, mayo o junio para empezar a desafiliar a las personas.
Inicialmente, el plan era que los estados iniciaran la redeterminación de la elegibilidad para toda su población de Medicaid durante un período de 12 meses que comenzó a principios de 2023. Pero esa ventana se ha ampliado en muchos estados y se espera que dure durante gran parte de 2024.2
Es probable que su cobertura continúe hasta la fecha de renovación, aunque los estados pueden dar de baja a una persona cuando reciben notificación de un cambio de circunstancias que hace que la persona no reúna los requisitos, aunque aún no le haya llegado la fecha de renovación.
Una vez tramitada la renovación, su cobertura sólo continuará si el Estado determina que sigue cumpliendo los requisitos para recibir Medicaid. En caso contrario, se le dará de baja.
Si usted pierde Medicaid y usted no es elegible para un plan de salud del empleador, usted será capaz de inscribirse en un mercado / plan de intercambio para reemplazar su cobertura de Medicaid. En los estados que utilizan HealthCare.gov, hay un período de inscripción especial ampliado, hasta el 30 de noviembre de 2024, para las personas que pierden Medicaid en cualquier momento durante la "reversión" de la regla de cobertura continua de la era de la pandemia.2
Louise Norris es corredora de seguros médicos individuales y escribe sobre seguros médicos y la reforma sanitaria desde 2006. Ha escrito docenas de opiniones y artículos educativos sobre la Ley de Asistencia Asequible para healthinsurance.org.
Enlaces útiles
Notas a pie de página
- "Seguimiento de la afiliación a Medicaid y de su desvinculación" KFF. 10 de mayo de 2024. ⤶
- "El HHS toma medidas adicionales para ayudar a las personas a permanecer cubiertas durante las renovaciones de Medicaid y CHIP" Sala de prensa de los CMS. 28 de marzo de 2024. ⤶ ⤶